外来抗がん剤治療ができなくなる
今年4月の「診療報酬改定」は、膵臓がんに対して粒子線治療が健康保険で可能となるなど、患者にとってありがたい改定もありました。
しかし、抗がん剤治療を入院ではなく、外来で行うように推進しておいて、これはいけません。
24時間、専任の医師、看護師、薬剤師が配置されないと外来化学療法はできない
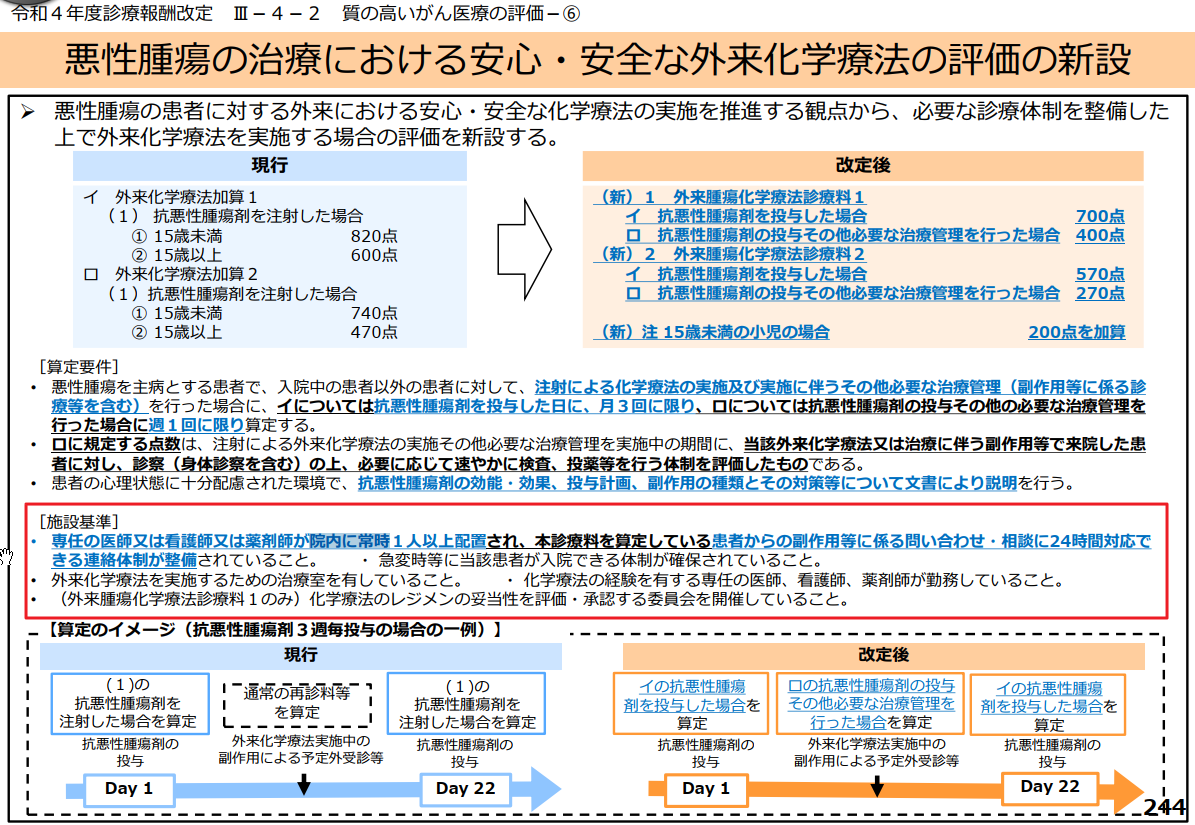
厚労省は、がんの化学療法を行なっている医療機関に対し、患者からの副作用に関する相談や問い合わせに即対応できるように「専任の医師か看護師、薬剤師」を院内に常時1人配置し、24時間対応できる体制を整備しなければならないと定めた。
経過期間である半年間のうちに24時間体制が組めなければ、診療報酬改定で新設された「外来腫瘍化学療法診療料」の適用とならず、今年10月1日からは事実上、化学療法ができなくなる。
厚生労働省の令和4年度診療報酬改定の資料には次のように書かれている。
- 専任の医師又は看護師又は薬剤師が院内に常時1人以上配置され、本診療料を算定している患者からの副作用等に係る問い合わせ・相談に24時間対応できる連絡体制が整備されていること。
- 急変時等に当該患者が入院できる体制が確保されていること。
- 外来化学療法を実施するための治療室を有していること。
- 化学療法の経験を有する専任の医師、看護師、薬剤師が勤務していること。
- (外来腫瘍化学療法診療料1のみ)化学療法のレジメンの妥当性を評価・承認する委員会を開催していること。
これでは、入院設備のないクリニックや、24時間体制のない病院で抗がん剤治療を受けている患者は、行き場がなくなるのではないか。
入院設備のある病院でも、外来腫瘍化学療法診療料の届け出を見送る施設が多数出てきそうだ。
かといって、がん拠点病院に戻ろうにも、患者があふれている、自宅から遠いなどハードルが高い。
免疫チェックポイント阻害薬の登場がきっかけ
こうなったのは、免疫チェックポイント阻害薬」の普及がきっかけだという。
オプジーボなどの免疫チェックポイント阻害薬が登場し、他の抗がん剤との併用も進んで、劇的に治る患者が増えてきた。
その一方で、自分の免疫が自分の身体を攻撃するという重篤な副作用が出ることがある。
しかも、この副作用は複雑で全容がつかめず、いつ誰にどの副作用が出やすいかは今のところ全く不明。しかも、手遅れになれば命にかかわることがある。
それへの対応をした医療機関に対して、診療報酬で加算しようとの考えだ。それはよく分かる。患者もそれなら安心だろう。
が、「そのような体制を組むくらいなら、うちは外来抗がん剤治療はやめます」というクリニックが増えてくると、治療を受けられない患者が激増するに違いない。
さて、こうした問題に対して声を上げるのが、がん患者会や患者団体の役割ではないのか?