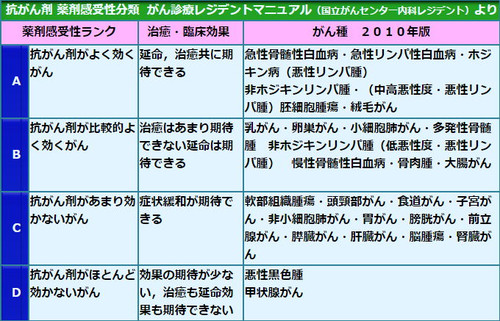
抗がん剤による真の延命効果は10%程度しかない

抗がん剤は効くのか効かないのか、効くとすればどの程度なのか。再発予防効果はどれくらいあるの?
統計の罠とは?そうした疑問に答えます。
クロスオーバー試験とは
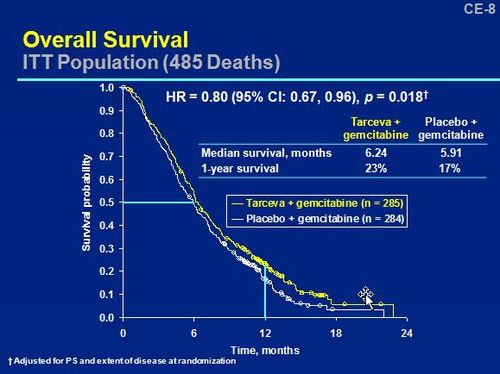
近藤誠氏が著作『抗がん剤は効かない』で、抗がん剤が効かない例として挙げたベクティビックスの臨床試験があります。
ベクティビックスは治癒切除不能な進行・再発結腸・直腸癌への適用が認められた分子標的薬です。全生存率(OS)の延長効果がないのに、無憎悪生存率(PFS)が改善したの理由で新薬として承認されたものです。近藤誠氏は全生存率(OS)に差がないのであるから承認すべき薬ではない、と主張しています。グラフを見れば、確かに延命効果はあっても極わずかなようです。
この近藤氏の主張に対して、この臨床試験はクロスオーバー試験であり、そのことを説明しない時点で近藤氏の主張はアウトだ、との反論がありました。SHO先生のブログなど。
臨床試験中に、対照群であるBSC(ベスト・サポーティブ・ケア:緩和治療とほぼ同じ)群に振り分けられた患者が再発した場合、何もしないということは人道上問題があるので、その時点で新薬を投与する場合があります。本来新薬投与の予定がない患者に途中から新薬を投与するので、クロスオーバー試験となるわけです。
ベクティビックスの「審議結果報告書」P.51 を見れば、
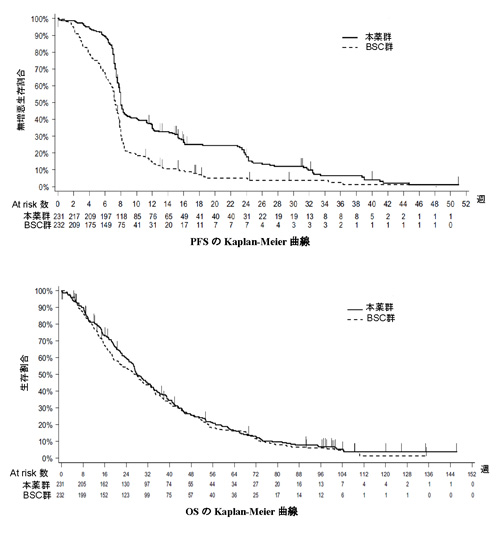
本試験には463 例(BSC 群232 例、本薬群231 例)が登録され、本薬群で投与が行われなかった 2 例を含む全例が有効性及び安全性の解析対象とされた。なお、BSC 群の177 例(76.3%)が継続投与試験に移行し、176例で本薬が投与された。
と書かれています。BSC群の76.3%の患者にベクティビックスが投与されたわけです。
統計処理のITTルール
しかし統計処理上のITTルールというものがあって、後で新薬を投与しても最初の振り分けのままで統計処理をする必要があるのです。
ITT(intention to treat)とは、医薬品の臨床試験などの研究の解析方法のひとつです。
医薬品の臨床試験では試験の進行に伴い、治療が実施不能や続行不可能になる患者さんが発生します。このように試験の治療から脱落した患者さんもすべて含めて解析するのがintention to treat analysis(ITT 解析)です。これに対し、脱落した患者さんを除いて実際に行われた治療に基づいて行う解析を、on treatment analysis といいます。解析の段階で脱落した患者さんを除くと、最初に分けたグループとは別の集団になってしまう可能性があります。そうなると試験の結果が偏ったものになる恐れがあり、その偏りを排除するのがITT 解析という考え方です。
76%の患者に新薬を投与したBSC群と、100%投与した本薬群を比較してグラフ化しているのですから、グラフが接近するのは当然だとなります。ただ、この臨床試験がクロスオーバー試験なら、次のことが言えると思います。
クロスオーバー試験でOSに差がないということは、最初から抗がん剤を使っても、腫瘍が大きくなったことが確認されてから使っても、生存率は変わらない。
クロスオーバー試験から抗がん剤の効果を考える
しかし、素人考えですが、どうしてこのような処理をするのでしょうか?。3つのグループに分けて考察すれば良さそうなものです。そうすれば実際の効果も明らかになるはずです。
UMSオンコロジー・クリニックの植松稔先生の『抗がん剤治療のうそ ~乳がんをケーススタディとして~ (ワニブックスPLUS新書)』は、臨床試験の「クロスオーバー試験」という性質を巧みに利用して、抗がん剤は急いで使う必要もないし、ほとんどの患者には効果がない、ことをわかりやすく説明しています。
植松先生には、PET検診の結果膵臓がんの転移が疑われたとき、サードオピニオンを受けたことがあります。そして「PET検診はあまり信頼性がないから、もう一度造影CTを撮ってから判断した方が良い」と助言をいただきました。その結果、転移ではなくアーティファクト(擬似模様)だと判断されました。おかげで鹿児島まで行って放射線治療をする必要がなくなったのです。こうした経験から、植松先生は自分の病院の経営よりも患者の利益を優先する立派な先生だという印象を持っています。
ITT(Intention To Treat)解析のルールに縛られないで、クロスオーバーした人たちを別に扱った試験です。植松稔先生の上の著作では、乳がんの分子標的薬ハーセプチンの例を取り上げています。2005年のクリニカル・オンコロジー誌に載った論文です。
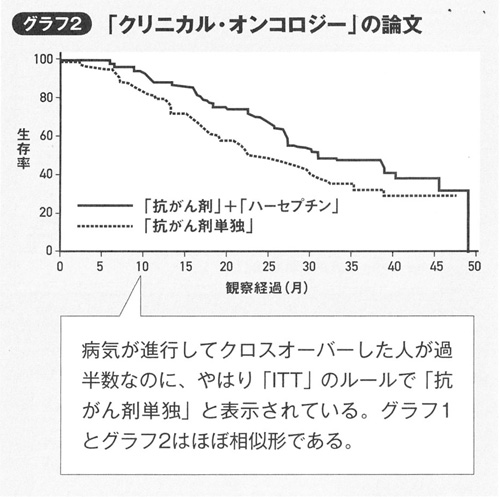
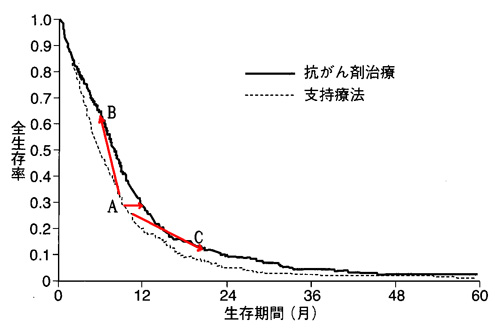
「グラフ1」とは、同じハーセプチンの試験で、2001年のNew England Journal of Medicine誌に載った論文のことです。これらもクロスオーバー試験でした。上の図のように、生存率でわずかに差があります。ところが、後からハーセプチンを投与した患者と最後までハーセプチンを使わなかった患者を分けてみると、
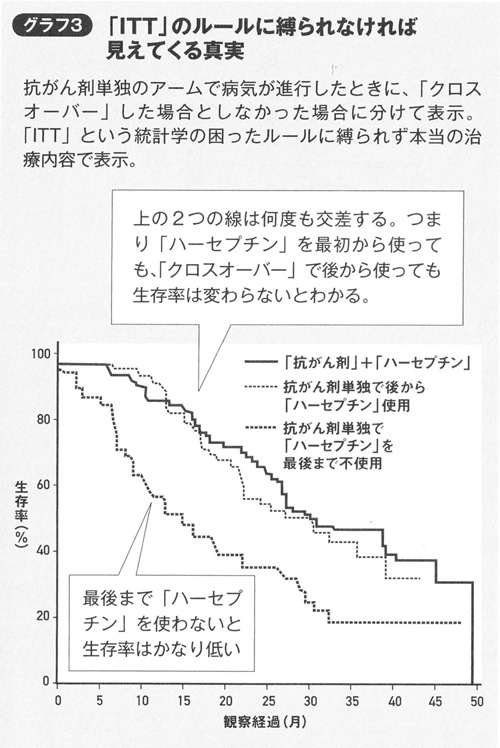
生存率はかなり低くなります。このように、ITTルールに縛られないで分析することも可能なのです。
重要な結論だけを書けば、
- 抗がん剤による真の再発・転移予防効果は5%ほどである。
- 抗がん剤による真の延命効果は10%程度である。
- ハーセプチンは転移が進行してから使っても効果は同じ
- 術後の再発予防で抗がん剤を使う必要はない
- 最近はIPCWメソッドという詐欺のようなルールが出てきた
など。比較的抗がん剤の効きやすい乳がんでこの程度ですから、他のがんではもっと効果は小さいだろうと予測できます。この著作は、乳がんの患者会「イデアフォー」の会報に連載したものに加筆して出版とのことですが、非常にわかりやすくまとめられています。
また、セレクティブ・クロスオーバーとIPCWメソッドを使った詐欺的な論文が現れだしたと警鐘を鳴らしています。
- 「専門家が言っているから正しい」は、しばしばいとも簡単にひっくり返る。(3.11後はこれはもう国民的常識になっているが・・・)
- 統計学のルールを鵜呑みにしない。(統計とは、わずかの違いしかないときに、相手を論破するためのツールです。誰が見ても明らかなら統計学など必要ありません)
- 専用のコンピュータソフトにデータを入れれば、誰でも簡単に高度な統計分析ができる時代です。大事なのはデータが現実を反映しているかどうか、人間が判断することです。
- メタアナリシスが重要視され、いかにも最高の統計分析とされているが、所詮は多数決の原理。真理は多数決では決まらない。(メタアナリシスを過大評価するな)
- 遺伝子構造は一人一人違う。がん細胞もひとりの人の腫瘍内でも異なっている。たまたま同じ器官に生じた腫瘍というだけで同じ病名がついているが、(遺伝子が違うのだから)全く同じがんということはありえない。
- したがって、遺伝子の違う別人のデータで作ったガイドラインに縛られることはない。(標準治療は平均治療。平均的に死んでいくことだけは保証されている)
抗がん剤には患者が期待するほどの効果はない。しかし、一部の患者には非常に効果があり、延命に寄与している。延命効果は乳がんの新しい薬で20%程度、その他のがんではもっと低いだろう。
ごく希に腫瘍が消失するような例もあるが、それは数千人に一人程度で、抗がん剤のおかげかどうかも明確ではない。逆に抗がん剤で命を縮める患者もたくさんいるはずです。
陽子線治療はエックス線に比較してほとんど優れた点はないことを強調しています。元北海道がんセンターの西尾院長も同じことをいっていましたね。箱物を作っても、技量の低い放射線技師しかいなければ、役にたたないと。
最後は「医療の不確実性」に行き着きます。”自分”に効果があるかは、やってみないとわからない。

 MSオンコロジー・クリニック
MSオンコロジー・クリニック